【理論と実践】医療経営士1級試験対策( かかりつけ医機能を強化するためには、どのような政策をとることが有効か)
~病院職員が、安心して、仕事の生産性高く、充実して働ける未来の一助へ~
ご友人等へのメルマガ紹介はこちらから。
https://www.mag2.com/m/0001682907
ーーーーーーーーーーーーーーーーーーー
令和5年8月20日 病院経営の理論と実践 1925号
■ かかりつけ医機能を強化するためには、どのような政策をとることが有効か
中神勇輝(なかがみゆうき)
ーーーーーーーーーーーーーーーーーーー
おはようございます。中神です。
〜今日のテーマ〜
本日の内容は、
「かかりつけ医機能を強化するためには、どのような政策をとることが有効か」
について。
さて、試験まで、14日(今日を入れて)です。
知識等の最終確認・追い込みをかけていきたいと思います。
今回は、「この国の医療のかたち 医療政策の動向と課題(尾形祐也先生 著)」より、学びをシェアします。
こちらの書籍は各項目ごとに問題提起が書かれています。
試験対策も踏まえ、所感を述べていきます。
【外来医療の課題】
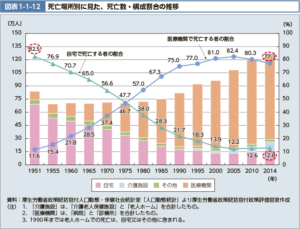
外来医療のあり方について、日本の病院のデータを通して確認していきましょう。
2021年の医療法改正に伴い、外来機能報告が制度化されました。
医療資源を重点的に活用する外来やかかりつけ医機能を担う病院を区分し、
患者さんが、どの医療機関を受診すれば良いのか、分かりやすくします。
日本は、一人あたりの年間の受診回数が際立って多い国です。
年間で12.6回、OECD加盟国で2番目になっています。
ちなみに韓国が1番で16.6回です。(2018年)

なぜこのような結果になるのか、というと、日本の医療はフリーアクセスだからです。
保険証があれば、実質、どのような医療機関でも受診することができます。
このように受診したいときに受診できる、という体制は、病気の早期発見・治療にも貢献していますので、
悪いことばかりではありません。
ただ、少子高齢化社会にあって、誰でも好きな医療機関に受診できる、という制度のままで、
医療従事者が減り、患者さん(高齢者)が増える状況において、対応しづらくなっていきます。
【機能分化とかかりつけ医】
そこで、話題になっているのが、機能分化ですね。
プライマリケアやかかりつけ医的な機能を果たす中小病院と、
高度な治療や検査を行う大病院と機能を分けて、それぞれに適した病院を受診するように促していきます。
ここで問題は、日本の医療では、専門医制が広く行き渡っており、
かかりつけ医といったようなものを評価する「専門医」制度は、ありませんでした。
よって、医療供給面の課題である「専門医 VS GPの問題」が生じます。
今日、「総合診療専門医」という名の「専門医」ができたことは、
GP制度の導入に関わる問題を解決する一つのきっかけにになるでしょう。
(イギリスのGP(General Practitioner)制度では、 病気になるとまず、どのような症状でも、
自身の登録医(GP)の診療を受け、専門医の治療が必要と判断された場合に、
GPの紹介により他の専門病院で専門的な治療を受けることになります。)
【かかりつけ医機能を強化するためには、どのような政策をとることが有効か】
それでは、本日のお題に答えていきましょう。
前述の通り、かかりつけ医という機能を制度で評価することは良い方法です。
各臓器の専門医制度が充実し、一つの部位を深く診療することができます。
しかし、総合的な視点で、生活含め、患者を見るという視点を評価する制度は有効です。
2つ目は診療報酬です。
在宅時(施設時)医学総合医学管理料の評価や、
在宅医療支援病院といった点数等の設定からも力を入れていることが分かります。
今後、在宅や施設での診療を充実させていくにあたって、
現状の評価をさらに上げていくことも在宅診療・かかりつけ医の推進を進めていくことにつながるでしょう。
そして、その在宅診療や施設での診療を進めるにあたって必要なのはやはりICT化です。
オンライン診療による効率的な診療、
また、検査企業との連携等により、検体検査を含めた診療ができるような制度設計や社会の環境を作ることも重要です。
最後に、これらの体制を整備するにはお金が必要です。
そういった整備について補助金等で支援することもまた有効です。
1部の中小病院では、既に対象になっている病院もありますが、職員数等の制限によって活用できてない医療機関もあります。
より利用しやすい補助金制度を設定するも考えられますね
【まとめ】
外来機能報告制度の開始により、自院の機能を見直す病院も出てきます。
最近では、かかりつけ医という言葉をよく聞きます。
今後、持続可能な医療提供体制を作っていくために、
地域医療構想、外来機能報告制度、在宅の状況をしっかり把握し、地域に見合った環境を作っていく。
総合診療医、診療報酬改定による誘導、ICT化、補助金等の充実を通して、
地域に必要なことの中で、自分たちができることを一つ一つ準備・実行していくことが求められそうですね。
以上です。では、また明日(^-^)v
(当該内容は、私の所属する組織とは一切関係はなく、全ての文責は私個人に属します。)
テーマについて、ご要望あれば、コメントをどうぞ。
◇病院経営の見える化について公開講座(動画)の講師をする機会を頂きました。感謝(^_^)
https://hcmi-s.net/weblesson-hcm/jmp_consult_01/ (講座)
https://healthcare-mgt.com/article/iryo/jmp_consulting01/ (紹介)
◇過去の内容、記事はこちらから是非(^-^)
https://wakuwaku-kokoro.net/
◇試験勉強や本の学びをアウトプットしているYouTubeチャンネルは、こちらです(^-^)
https://youtube.com/channel/UC_PiglYG9qTBjlJ3jt3161A
この記事を書いたのは、こんな人。
ーーーーーーーーーーーーーーー
地方の中小病院に勤務する医事課畑出身の企画部門所属にする医療経営士2級。
名は、中神勇輝。2023年、医療経営士1級を受験予定。
(可能なら中小企業診断士も受験する予定。)
趣味は、ドラムと家庭菜園と筋トレ(HIIT最高!)と読書。